-
Uykuda Bacak Seğirmesi (Periyodik Hareket Bozukluğu): Normal mi?
Gece boyunca bacaklarınızın istemsizce hareket etmesi nedeniyle uyanıyor musunuz? Ya da sabah uyandığınızda partneriniz gece boyunca bacaklarınızı…
-
Kleine-Levin Sendromu: “Uyuyan Güzel” Hastalığı Gerçekte Nedir?
Kulağa masalsı geliyor ama gerçek oldukça net: günlerce, hatta haftalarca süren kontrolsüz uyku atakları… Kişi uyanıyor ama…
-
Uyku Teknolojileri Gerçekten İşe Yarıyor mu?
Teknoloji, günümüzde uykumuzu optimize eden, biyolojik verilerimizi analiz eden ve daha iyi dinlenmenin formülünü sunan bir yardımcı…
-
Çocuklarda Uyku Sorunları: Gece Korkuları, Kabuslar ve Yatak Ayırma Rehberi (2-6 Yaş)
Bebeklikten çocukluğa geçişle birlikte uyku düzeni sadece biyolojik bir süreç olmaktan çıkıp psikolojik bir boyuta taşınır. Çocuklarda…
-
Bebeklerde Uyku Araçları ve Oda Düzeni: Hangi Ürünler Gerçekten İşe Yarar?
Bebek beklerken veya bebeğinizin uyku sorunlarını çözmeye çalışırken karşınıza binlerce uyku ürünü çıkar. Tam da bu noktada,…
-
Gecikmiş Uyku Fazı Sendromu: Disiplinsizlik mi, Genetik Aktarım mı?
Dünya nüfusunun büyük bir çoğunluğu sabah saat 07:00 veya 08:00’de güne başlamak üzere programlanmış bir sosyal düzenin…
-
Modern Dünyanın Görünmez Pandemisi: Sosyal Jet-Lag ve Biyolojik Saat Çatışması
Pazartesi sabahları alarm çaldığında kendinizi bir kamyonun altında kalmış gibi mi hissediyorsunuz? Hafta sonu boyunca uyku borcunuzu…
-
Bebeklere Uyku Eğitimi Nasıl Verilir? Eğitim Metotları ve Uygulama Rehberi
Bebeklerde uyku eğitimi, bir bebeğin uykuya dalarken ihtiyaç duyduğu dış destekleri (sallanma, emme, kucakta tutulma vb.) yavaş…
-
Dijital Çağda Uyku: Teknoloji Uykumuzu mu Çalıyor, Yoksa İyileştiriyor mu?
Modern insanın yatak odasına giren en büyük davetsiz misafir teknolojidir. Eskiden sadece bir çalar saat ve bir…
-
CPAP Cihazı Alırken Nelere Dikkat Edilmeli
Uyku testi sonuçlarınız elinize ulaştı, doktorunuz Ağır Derece Uyku Apnesi tanısını koydu ve reçetenize o meşhur cihazı…
-
Bebeklerde Uyku Gerilemesi: 4, 8 ve 12. Ayda Yaşanan Değişimler ve Çözüm Yolları
Bebek uykusu, düzenli bir çizgide ilerlemez. Birçok ebeveyn, bebeklerinin uyku düzeninin tam oturduğunu düşündüğü bir dönemde, aniden…
-
Horlama Ne Zaman Tehlikeli Olur? Uyku Apnesini Tanımanın 5 Yolu
Uyku, insan yaşamının yaklaşık üçte birini kaplayan, bedenin ve zihnin kendini onardığı hayati süreçlerden biridir. Ancak milyonlarca…
-
Uykuda Diş Sıkma (Bruksizm) ve Uyku Kalitesine Etkileri
Sabahları uyandığınızda çene eklemlerinizde bir ağrı, şakaklarınızda zonklayan bir baskı veya dişlerinizde açıklanamayan bir hassasiyet mi hissediyorsunuz?…
-
Yeni Doğanlar için Güvenli Uyku Rehberi
Bir bebeğin eve gelişiyle birlikte zaman kavramı altüst olur; artık günler ve geceler saatlere değil, uyku döngülerine…
-
Okul Çağı Çocuklarında Uyku Düzeni: Akademik Başarı ve Odaklanma İlişkisi
Okula başlama süreci, bir çocuğun hayatındaki en büyük yapısal değişimlerden biridir. Ders saatleri, ödevler, sınav stresi ve…
Uyku apnesi denildiğinde çoğu kişinin aklına horlama ve hava yolu tıkanıklığı gelir. Oysa tüm apne vakaları aynı mekanizmayla işlemez. Santral Uyku Apnesi (CSA), nefes durmasının hava yolundaki fiziksel bir engelden değil, beynin solunum kaslarına sinyal göndermemesinden kaynaklandığı, nörolojik kökenli bir uyku bozukluğudur.
Sorunun kaynağı merkezi sinir sistemidir. Hava yolu açıktır, kaslar çalışabilir durumdadır; ancak beyin solunum komutunu gönderemez ya da geç gönderir. Sonuçta nefes alışveriş birkaç saniyeden birkaç dakikaya kadar uzayabilen süreyle tamamen durur.
Santral Uyku Apnesi, obstrüktif uyku apnesine (OSA) kıyasla daha az sıklıkla görülür; uyku kliniğine başvuran uyku apnesi vakalarının yaklaşık yüzde beş ila yüzde on beşini oluşturduğu tahmin edilmektedir. Ancak klinik önemi son derece büyüktür; zira büyük çoğunluğu altta yatan ciddi bir hastalığın —kalp yetmezliği, nörolojik hasar, ilaç etkisi— doğrudan yansımasıdır. Bu nedenle CSA, yalnızca bir uyku sorunu olarak değil, sistemik bir hastalığın uyku sırasındaki belirtisi olarak değerlendirilmelidir.
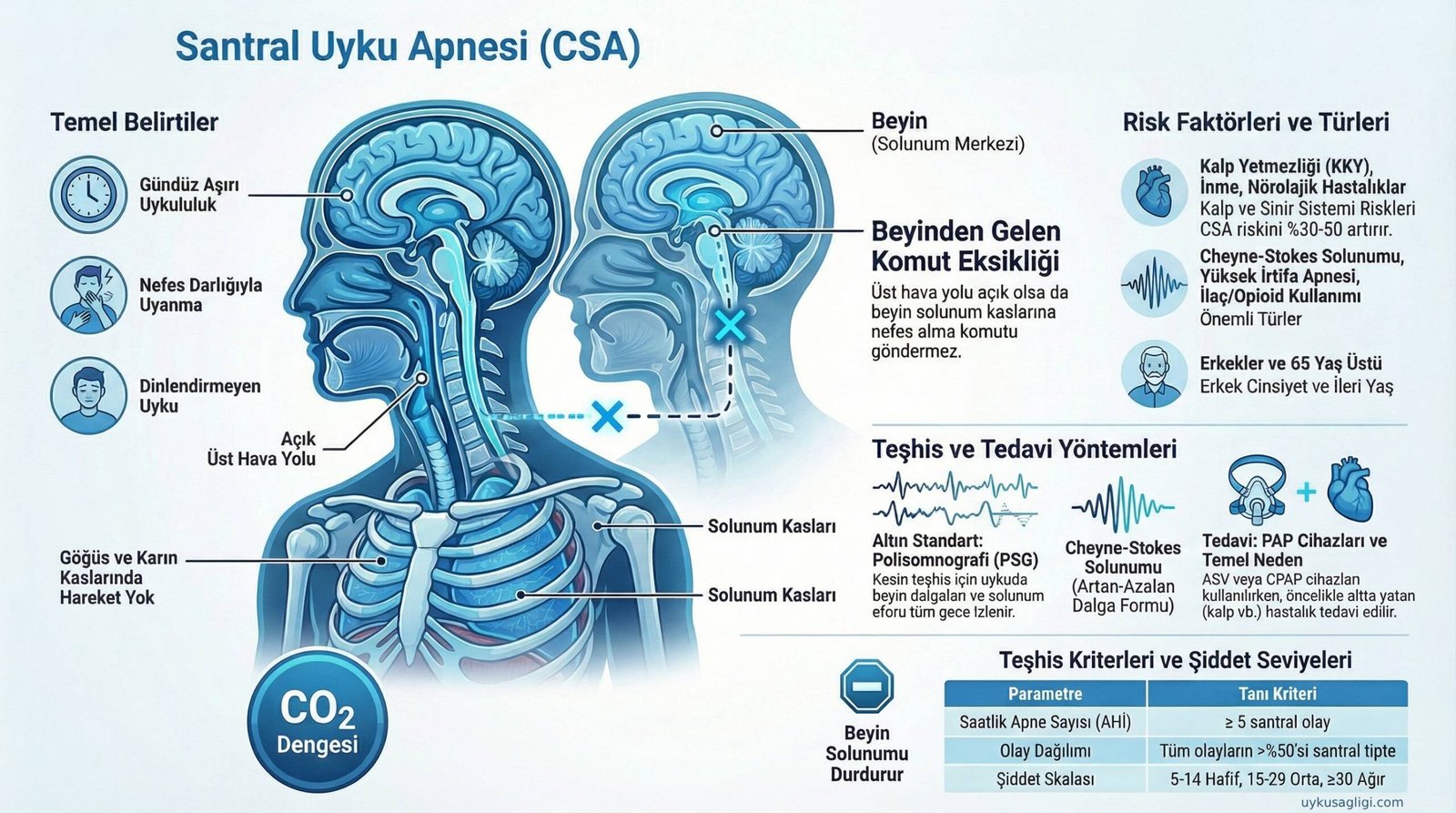
Solunum Kontrolü Nasıl Çalışır? Fizyolojik Arka Plan
CSA’yı anlamanın en iyi yolu, sağlıklı solunum kontrolünün nasıl işlediğini kavramaktan geçer.
Beyin, uyku sırasında kandaki oksijen (O₂) ve karbondioksit (CO₂) düzeylerini sürekli izler. Bu izlemeyi gerçekleştiren yapılara kemoreseptörler denir; bir kısmı büyük arterlerde (periferik kemoreseptörler), bir kısmı doğrudan beyin sapında (santral kemoreseptörler) yer alır. Karbondioksit biriktiğinde ya da oksijen düştüğünde kemoreseptörler beyin sapındaki solunum merkezini uyarır; beyin solunum kaslarına “nefes al” komutunu gönderir.
CSA’da bu döngünün bir ya da birden fazla halkası bozulmuştur:
- Kemoreseptörler CO₂/O₂ değişimlerini doğru algılayamıyor olabilir
- Beyin sapındaki solunum merkezi sinyal üretemiyor olabilir
- Sinyal üretilse de solunum kaslarına iletim gerçekleşemiyor olabilir
Sonuç ne olursa olsun aynıdır: Beyin solunum kaslarını uyarmayı bırakır, kaslar hareket etmez ve nefes durur. OSA’daki karakteristik boğulma hissi ve horlama sesi burada yoktur; çünkü kaslar zaten harekete geçmez.
CSA’nın Alt Tipleri: Farklı Hastalık Grupları
Santral Uyku Apnesi homojen bir tablo değildir; altta yatan mekanizmaya ve nedene göre farklı alt tipler tanımlanmıştır.
Cheyne-Stokes Solunumu ile İlişkili CSA
En sık görülen ve klinisyenler tarafından en çok tanınan alt tiptir. Cheyne-Stokes solunumu, nefes alışverişinin salınımlı bir örüntü izlediği özel bir tablodur: Solunum yavaş yavaş güçlenir, zirveye ulaşır, ardından giderek zayıflar ve kısa bir duraksama (apne) yaşanır; bu döngü tekrar başlar.
Bu tablo en sık kalp yetmezliğinde görülür. Kalp debisi düştüğünde kan, akciğerlerden beyindeki kemoreseptörlere daha yavaş ulaşır. Beyin CO₂ değişimlerini gecikmeli algılar; bu gecikme, solunum düzenlemesini istikrarsızlaştırır ve salınımlı bir örüntü doğurur. Cheyne-Stokes solunumu aynı zamanda inme, böbrek yetmezliği ve ciddi nörolojik hasarlarda da karşımıza çıkabilir.
Cheyne-Stokes Solunumu hakkında detaylı bilgi için tıklayın.
İlaç Kaynaklı CSA
Opioid (morfin, kodein, fentanil, metadon gibi) grubu ağrı kesiciler, beyin sapındaki solunum merkezini doğrudan baskılar. Uzun süreli opioid kullanan bireylerde CSA son derece yaygındır ve kimi zaman yaşamı tehdit eden düzeyde solunum durmasına yol açabilir. Doz arttıkça risk belirgin biçimde yükselir.
Yüksek Rakım CSA’sı
Deniz seviyesinden 2.500 metre ve üzerine çıkıldığında havanın oksijen parsiyel basıncı düşer. Periferik kemoreseptörler bu düşüşe yanıt olarak solunumu hızlandırır; bu da kandaki karbondioksit (CO₂) seviyesinin gereğinden fazla düşmesine yol açar. CO₂ düzeyi belirli bir eşiğin altına indiğinde beynin solunum merkezi nefes almak gerekmediği sinyali üretir ve kısa süreli apneler ortaya çıkar. Bu durum sağlıklı bireylerde bile görülebilir; tipik olarak yüksek rakımda birkaç gece sonra kendiliğinden düzelir.
İdiyopatik CSA
Altta yatan başka bir neden saptanamayan vakalardır. Kemoreseptör duyarlılığının artmış olduğu, beyin sapı solunum merkezinin CO₂ eşiğini aşırı düşük tuttuğu düşünülmektedir. Nispeten nadirdir ve kapsamlı bir değerlendirme gerektirerek diğer nedenlerin dışlanmasıyla tanı konulur.
Tedaviye Bağlı (Komplex) CSA
OSA nedeniyle CPAP tedavisi başlanan bazı hastalarda, obstrüktif olaylar ortadan kalktıktan sonra santral apne olaylarının ortaya çıktığı gözlemlenir. “Komplex uyku apnesi” ya da “tedaviye bağlı CSA” olarak adlandırılan bu tablo, CPAP basıncının CO₂ dengesini bozmasına bağlanmaktadır. Vakaların önemli bir bölümünde tedavinin sürdürülmesiyle birlikte santral olaylar zamanla geriler.
Santral Uyku Apnesi Belirtileri
Santral Uyku Apnesi belirtileri, OSA ile örtüşebilir; ancak bazı ayırt edici özellikler tanı sürecini yönlendirir.
Gece Belirtileri
Sessiz nefes durmaları: OSA’nın aksine, CSA’da solunum durmalarına eşlik eden bir horlama ya da boğulma çabası sesi genellikle yoktur. Yatak ortağı, kişinin aniden sessizleştiğini ve bir süre sonra tekrar nefes almaya başladığını fark edebilir.
Boğulma hissiyle ani uyanmalar: Kişi aniden nefes nefese ya da boğulur gibi bir hisle uyanabilir. Bu uyanmalar gerçek bir hava yolu tıkanıklığına değil, beyindeki solunum uyarısının gecikmesine bağlıdır.
Uykuyu sürdürme güçlüğü: Sık uyanmalar nedeniyle kişi kronik insomnia yaşadığını düşünebilir. CSA’nın bu özelliği, onu bazen yanlış tanıya yol açar; insomniya tedavisiyle değil, solunum desteğiyle yönetilmesi gerekir.
Gece terleme ve çarpıntı: Özellikle kalp yetmezliğine bağlı Cheyne-Stokes solunumunda, her apne sonrasında sempatik sinir sistemi aktivasyonu terleme ve çarpıntıya neden olabilir.
Gündüz Belirtileri
Yorgunluk ve gün içi uykululuk: Gece uykusu sürekli bölündüğünden uyku kalitesi son derece düşüktür. Kişi yeterince uyuduğunu düşünse de dinlenerek kalkmaz.
Konsantrasyon güçlüğü ve hafıza sorunları: Kronik uyku bölünmesi bilişsel işlevleri doğrudan etkiler.
Sabah baş ağrısı: Gece boyunca tekrarlayan oksijen düşüşlerinin bir yansıması olarak sabah baş ağrıları görülebilir; ancak OSA’ya kıyasla bu belirti daha az sıklıkla bildirilir.
Nefes darlığı hissi: Özellikle kalp yetmezliğine bağlı CSA vakalarında kişi yatarken nefes almakta güçlük çekebilir ve bazen yastıkları yükselterek uyumak zorunda kalabilir (ortopne).
Kimler Risk Altında?
CSA’nın en belirgin özelliği, büyük çoğunlukla sağlıklı bir kişide birden ortaya çıkan bir bozukluk değil, başka bir hastalığın sonucu olmasıdır. Risk altındaki gruplar şöyle sıralanabilir:
Kalp yetmezliği hastaları: Orta ve ağır kalp yetmezliği olan bireylerin yaklaşık yüzde otuz ile ellisinde Cheyne-Stokes solunumu saptanmaktadır. Bu oran, CSA’nın kardiyoloji pratiğinde ne kadar önemli bir yere sahip olduğunu gösterir.
İnme ve nörolojik hasar geçirenler: Beyin sapı, serebellum ya da korteksin solunum merkezlerini etkileyen lezyonlar doğrudan CSA’ya yol açabilir.
Opioid kullananlar: Kronik ağrı yönetimi amacıyla uzun süreli opioid kullanan bireyler yüksek risk altındadır. Bu grupta uyku testi değerlendirmesi özellikle önem taşır.
Böbrek yetmezliği hastaları: Diyaliz hastaları başta olmak üzere kronik böbrek yetmezliğinde CSA riski artmıştır.
Yüksek rakımda yaşayanlar veya seyahat edenler: Özellikle hızlı yüksek rakıma çıkışta geçici CSA gelişimi görülebilir.
İleri yaş ve erkek cinsiyet: Genel CSA riski yaşla birlikte artar; erkeklerde kadınlara kıyasla daha sık görülür.
Santral Uyku Apnesi Nasıl Teşhis Edilir?
CSA tanısı mutlaka bir uyku laboratuvarında gerçekleştirilen polisomnografi ile konulur. Evde yapılan basit apne tarama testleri, santral ve obstrüktif apneyi birbirinden güvenilir biçimde ayırt etmek için yetersizdir.
Polisomnografi’de CSA Bulguları
Standar PSG’de kaydedilen parametreler arasında en belirleyici olanlar şunlardır:
- Solunum çabası kanalları (göğüs ve karın bantları): OSA’da apne sırasında çaba vardır ama hava geçmez; CSA’da ise apne sırasında hem hava akımı hem de solunum çabası tamamen durur.
- Hava akımı sensörü: Oroanazal hava akımının kesildiği süre ve sayısı ölçülür.
- Kan oksijen saturasyonu (SpO₂): Apne olaylarının ne ölçüde oksijen düşüşüne yol açtığı değerlendirilir.
- EKG ve kalp ritmi: Cheyne-Stokes solunumunun karakteristik salınımlı örüntüsü ve eşlik eden kalp ritim değişimleri izlenir.
Apne-Hipopne İndeksi (AHİ) hesaplanır; santral apnelerin tüm solunum olayları içindeki oranı belirlenir. Santral apnelerin baskın olduğu tablo CSA tanısını destekler.
Altta Yatan Hastalığın Araştırılması
CSA tanısının ardından mutlaka kapsamlı bir değerlendirme yapılmalıdır:
- Kardiyoloji konsültasyonu: Ekokardiyografi ile kalp fonksiyonu değerlendirilmeli, kalp yetmezliği araştırılmalıdır.
- Nörolojik değerlendirme: Özellikle yeni başlayan CSA vakalarında inme ya da kitle lezyonu ekarte edilmelidir.
- İlaç gözden geçirmesi: Opioid ve diğer solunum baskılayıcı ilaçlar değerlendirilmelidir.
- Böbrek fonksiyon testleri: Üremi kaynaklı CSA olasılığı araştırılmalıdır.
Santral Uyku Apnesi Tedavisi
CSA tedavisi, altta yatan nedene göre şekillenir. OSA’daki gibi tek tip bir yaklaşım yoktur.
Altta Yatan Hastalığın Tedavisi
En etkili yaklaşım kaynağa yönelmektir. Kalp yetmezliği optimal biçimde tedavi edildiğinde Cheyne-Stokes solunum örüntüsü belirgin iyileşme gösterir. Opioid dozunun azaltılması ya da farklı bir ağrı yönetimi stratejisine geçilmesi, ilaç kaynaklı CSA’yı büyük ölçüde giderebilir. Yüksek rakım CSA’sı ise deniz seviyesine inişle birlikte kendiliğinden düzelir.
Adaptif Servo-Ventilasyon (ASV)
CSA tedavisinde en gelişmiş cihaz seçeneği olan ASV, kişinin anlık solunum örüntüsünü sürekli izleyerek gerektiğinde destek verir. Nefes alma hızlandığında basıncı azaltır; nefes durduğunda otomatik olarak bir solunum tetikler. Bu dinamik yanıt özelliği, ASV’yi özellikle Cheyne-Stokes solunumunda standart CPAP’a göre üstün kılar.
Ancak önemli bir uyarı: Ejeksiyon fraksiyonu düşük (yüzde kırkbeşin altında) ağır kalp yetmezliği hastalarında ASV kullanımının mortaliteyi artırabileceğini gösteren çalışmalar yayımlanmıştır. Bu nedenle ciddi kalp yetmezliğinde ASV kararı kardiyolog ve uyku uzmanı iş birliğiyle verilmelidir.
BiPAP-ST (Spontan/Zamanlı Mod)
Belirli bir süre nefes alınmadığında otomatik olarak bir nefes başlatan bu cihaz, özellikle nörolojik kaynaklı CSA vakalarında tercih edilir.
CPAP
Bazı CSA vakalarında —özellikle komplex uyku apnesinde— CPAP başlangıç seçeneği olarak kullanılabilir. Zamanla santral olayların azalması beklenir; ancak yanıt bireysel olarak izlenmelidir.
Oksijen Tedavisi
Hipoksiye bağlı kemoreseptör aşırı duyarlılığının söz konusu olduğu vakalarda gece oksijen desteği yararlı olabilir. Özellikle yüksek rakım CSA’sında ve kalp yetmezliğine bağlı bazı vakalarda kullanılır.
Asetazolamid
Yüksek rakım CSA’sında ve bazı idiyopatik vakalarda kullanılan bu karbonik anhidraz inhibitörü, CO₂/bikarbonat dengesini etkileyerek solunum uyarısını artırır. Uzun süreli kullanımı sınırlıdır; çoğunlukla geçici bir köprü tedavisi olarak uygulanır.
OSA ile CSA Arasındaki Temel Farklar
Her iki hastalık gündüz yorgunluğu ve uyku bölünmesi gibi ortak belirtiler taşısa da mekanizma, risk profili ve tedavi yaklaşımı köklü biçimde farklıdır.
OSA’da sorun fizikseldir: Hava yolu kapanır, beyin nefes almaya devam etmek ister ama hava geçemez. Bu mücadele gürültülü bir horlama ve boğulma sesiyle dışa vurur.
CSA’da sorun nörolojiktir: Hava yolu açıktır, ama beyin nefes alma komutunu göndermeyi unutur. Sessiz apneler, altta yatan sistemik bir hastalığın ayak sesidir.
İkisi bir arada da görülebilir; bu tabloya mikst (karma) uyku apnesi denir ve tanı ile tedavi sürecini daha karmaşık kılar.
Ne Zaman Doktora Başvurmalısınız?
Aşağıdaki durumları gözlemlediğinizde vakit kaybetmeden bir uyku uzmanı ya da ilgili branş hekimiyle görüşmeniz önerilir:
- Uykudan boğulma ya da nefes nefese kalma hissiyle aniden uyanıyorsanız
- Kalp yetmezliği, inme ya da kronik böbrek hastalığı tanınız varsa ve uyku kaliteniz bozulduysa
- Uzun süreli opioid kullanıyorsanız ve gündüz aşırı yorgunluk yaşıyorsanız
- Yatak ortağınız horlama olmaksızın nefesinizin durduğunu gözlemlediyse
- OSA için CPAP tedavisi görüyorsunuz ancak belirtileriniz tam olarak geçmediyse
Sıkça Sorulan Sorular
CSA OSA’ya dönüşür mü? İki bozukluk farklı mekanizmalara sahiptir ve doğrudan birbirlerine dönüşmez. Ancak bir kişide her ikisi de bir arada bulunabilir (mikst apne) ve zaman içinde tablo değişkenlik gösterebilir.
CPAP CSA’yı tedavi eder mi? CPAP OSA için tasarlanmış bir cihazdır; CSA’da sınırlı etkinliği vardır. Bazı vakalarda yardımcı olabilir; ancak ağır CSA genellikle ASV ya da BiPAP-ST gerektirir.
CSA tehlikeli midir? Altta yatan nedenine bağlı olarak evet, son derece ciddi olabilir. Tedavi edilmemiş ağır CSA kalp üzerindeki yükü artırır ve altta yatan kardiyolojik ya da nörolojik tabloyu kötüleştirebilir.
Yüksek rakım CSA’sı geçici midir? Büyük çoğunluğunda evet. Birkaç gün ile birkaç hafta içinde vücut yüksek rakıma adapte olur ve CSA olayları kendiliğinden azalır ya da tamamen sona erer.
Santral Uyku Apnesi (CSA) hakkında bilimsel makale için tıklayın.
*Bu içerik yalnızca bilgilendirme amaçlıdır. Kendinizde ya da yakınınızda santral uyku apnesi belirtileri gözlemleniyorsa mutlaka bir uyku uzmanı veya ilgili branş hekimiyle görüşünüz.















